- Home
- News
- Odontoiatri
Covid-19: uno sguardo globale sulla pandemia
Data di inserimento: Mercoledì, 24/02/21 - Segreteria OMCeO Ve
I colori della pandemia che cambiano il mondo una settimana dopo l’altra, l’esperienza che ha portato a capire quali terapie siano davvero efficaci e quali no, la speranza nella vaccinazione di massa, l’importanza dell’ossigeno e la necessità della terapia intensiva, anche se pesantissima da sopportare.
Questi alcuni dei temi affrontati ieri sera, martedì 23 febbraio 2021, nel primo webinar di aggiornamento dell’anno, organizzato rigorosamente on line dall’OMCeO veneziano, sotto la guida scientifica del presidente e vice nazionale Giovanni Leoni, e dedicato proprio al Covid, una moderna pandemia.
Protagonisti della serata: Guido Sattin, direttore sanitario di ORAS, Ospedale Riabilitativo di Alta Specializzazione, di Motta di Livenza, Sandro Panese, direttore dell’unità complessa Malattie infettive dell’Ulss 3 Serenissima e Fabio Toffoletto, direttore dell’unità complessa Rianimazione e Terapia intensiva dell’Ulss 4 Veneto Orientale.
Clicca qui per guardare i volti dei protagonisti
A breve saranno disponibili tutte le slides dei relatori
«Pandemia significa – ha spiegato il dottor Leoni aprendo i lavori – epidemia che si sviluppa su più continenti. L’OMS ci ha messo un po’ ad arrivare a questa definizione perché dire “c’è una pandemia mondiale” è un’affermazione pesante».
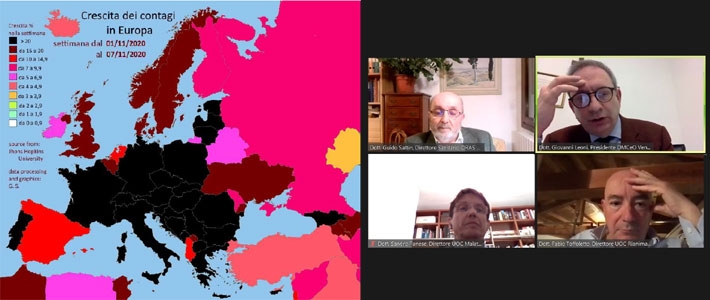
Ad aprire le relazioni, allora, è stato proprio lo sguardo particolare del dottor Guido Sattin, che da mesi, appoggiandosi ai dati aggiornati della John Hopkins University, studia l’andamento del contagio su scala globale e pubblica settimanalmente sul suo profilo facebook grafici e curve colorate che lo raccontino.
Sovrapponendo le curve di San Marino, Emilia Romagna, Italia ed Europa, si scopre così che la pandemia è diversa a seconda del punto di vista da cui la si guarda. Oppure, attraverso altri dati, che non c’è omogeneità nelle ondate: in India ce n’è stata una sola, in Russia 2, negli Stati Uniti 3 e in Israele addirittura 4. O magari si scopre anche che in Tanzania il Covid è sparito, semplicemente perché il governo ne nega l’esistenza, come pure succede in Turkmenistan, dove però le mascherine restano obbligatorie “per proteggersi dalla polvere”. O che in Africa c’è una sottostima sia dei contagi sia dei decessi.
Ha fatto poi una particolare impressione, guardare in rapida successione le cartine dell’Europa e del mondo colorarsi di chiaro o di scuro, a seconda della percentuale di crescita dei contagi rispetto alla settimana precedente: mondo praticamente tutto nero tranne la Cina tra la fine di marzo e l’inizio di aprile 2020, Europa nella stessa situazione a fine ottobre di quest’anno, Italia tutta bianca solo tra la fine di luglio e il ferragosto 2020.
«Sommando le curve dei contagi dei continenti – ha concluso il dottor Sattin – la curva che ne deriva segue di molto i dati reali: sommando le oscillazioni tra i diversi paesi, insomma, le tendenze si appiattiscono. Questa curva, però, non è una previsione, cambia da una settimana all’altra a seconda di come vanno i dati. Ma ha una sua costante e tende ad appiattirsi nel giro di alcuni mesi. Con o senza vaccini le pandemie tendono a risolversi: quello che possiamo fare noi è accorciare i tempi e ridurre i drammi. Non è una pandemia moderna, è una pandemia nella modernità».
È toccato poi a Sandro Panese introdurre gli aspetti più prettamente medici legati al Covid-19, partendo dalla struttura del virus, «che entra nelle cellule – ha spiegato – perché ha una chiave che apre una serratura», dalla sua capacità di replicarsi e dalla necessità di fare una diagnosi tecnica attraverso l’uso dei tamponi. «Quelli di terza generazione – ha sottolineato – non sono così semplici da eseguire perché hanno bisogno di uno strumento di lettura. Ma hanno un’attendibilità sovrapponibile ai test molecolari».
Il primario delle Malattie infettive dell’Ulss 3 è passato quindi a illustrare gli aspetti clinici della diagnosi, i sintomi più frequenti a seconda della fase di malattia, i criteri del ricovero, legati in particolare all’impegno delle vie respiratorie, soprattutto se con altri fattori di rischio come il diabete o l’obesità.
«Sul fronte delle terapie e del trattamento – ha aggiunto Panese – in questo anno abbiamo capito cosa funziona e cosa no: l’idrossiclorochina, l’azitromicina e alcuni farmaci, come il lopinavir, non sono efficaci. Anche per il plasma iperimmune i vantaggi non sono ancora chiari». Stessa situazione per gli anticorpi monoclonali, utilizzati in contesti precoci su pazienti lievi con almeno un fattore di rischio. «Il remdesivir, invece, lo usiamo in pazienti precoci non gravi seppur ospedalizzati».
Il dottor Panese, sottolineando come a livello terapeutico si possa intervenire in due fasi o sul virus o sull’infiammazione, ha poi passato in rassegna l’uso del cortisone, la terapia steroidea, il ruolo fondamentale dell’eparina e quello degli antibiotici, indicati se il paziente ha una sovrapposizione di infezione batterica.
Chiusura di relazione dedicata ai vaccini, ai punti ancora controversi sulla loro somministrazione – sono efficaci per tutte le fasce di età? Sono preventivi dell’infezione o protettivi per le forme gravi di malattia? Quanto durerà la protezione? – e alla comparsa delle varianti, che hanno una maggiore capacità di diffusione e di causare malattie e che, spesso, eludono i test.
«È vero – ha concluso Panese – che, dopo 21 giorni dalla comparsa dei sintomi con gli ultimi 7 di asintomaticità, il paziente può essere ritenuto non più contagioso, anche se ancora positivo. Questo però va unito a una valutazione clinica del medico che lo ha seguito, conosciuto, curato».
Il Covid in Terapia intensiva è stato, infine, il tema approfondito dal dottor Fabio Toffoletto, che ha subito sottolineato come la pandemia per questi reparti sia stata un’enorme sfida sia sotto il profilo organizzativo sia sotto quello delle risorse. Si è passati attraverso:
- la riconversione totale di altre strutture, come successo all’ospedale di Jesolo;
- la caccia sul mercato alle attrezzature;
- la necessità di personale specializzato;
- il bisogno di nuove strategie organizzative e terapeutiche, come i percorsi riservati, il triage ai pazienti e le subintensive pneumologiche.
«Ogni 5 pazienti ricoverati in Malattie infettive – ha ricordato – in media uno finisce in Terapia intensiva».
Passando in rassegna le linee guida arrivate quasi subito, a inizio pandemia, dalle società scientifiche e le raccomandazioni di etica clinica legate ai trattamenti intensivi e anche alla loro sospensione, il primario ha sottolineato come non si siano mai privilegiati alcuni pazienti rispetto ad altri. «Bisogna dare – ha detto – la cura corretta e adeguata al paziente. La Terapia intensiva è estremamente aggressiva: la si fa se si pensa che possa avere effetti positivi in un tempo ragionevolmente breve. Sottoporre un paziente a trattamenti così invasivi senza che ci sia una probabilità di beneficio non è né lecito né etico».
Dopo essersi soffermato sui criteri decisionali per il ricovero in Terapia intensiva, il dottor Toffoletto ha sollevato la questione della mortalità, altissima per il Covid:
- su 100 pazienti ricoverati nel reparto, circa 40 muoiono;
- un altro 5% resta vittima nelle settimane successive per le conseguenze;
- è del 40% anche la mortalità dei pazienti in ECMO, cioè sottoposti a supporto extracorporeo per l’ossigenazione del sangue.
«Il problema principale – ha spiegato il primario – è l’ipossiemia, il basso livello di ossigeno nel sangue, che si verifica quando c’è la risposta autoimmunitaria, un’esagerata risposta immunitaria all’infezione virale. Abbiamo visto pazienti in Terapia intensiva lavorare o stare al telefono ed aggravarsi improvvisamente nel giro di un’ora e mezzo».
Passi successivi l’intubazione, la pronazione – quest’ultima indispensabile quando si è capito che i pazienti respiravano meglio proni che supini – e la terapia farmacologica.
Dal dottor Toffoletto, in chiusura di relazione, anche uno sguardo alle conseguenze legate al Covid, con sindromi importanti in particolare proprio per chi ha subito la Terapia intensiva. «Hanno una massa muscolare – ha concluso – molto ridotta. Noi li definiamo “spiaggiati”: pazienti che ti guardano, non hanno neanche la forza di parlarti, stanno fermi immobili. Hanno bisogno di fisioterapia e di almeno una decina di giorni per riprendersi. Altre caratteristiche: una disfunzione cognitiva, presente anche nelle persone giovani che sono passate per la Terapia intensiva, e una perdita di autonomia. Oltre a essere una malattia sistemica, insomma, il Covid è altamente invalidante anche dopo».
Tracciato un quadro, quanto più possibile esauriente, resta una sola certezza, come ha sottolineato il presidente Leoni: nessuno si salva da solo. Una cosa buona che ha portato questo anno di emergenza sanitaria, però, c’è, come hanno sottolineato tutti i relatori: il confronto, la collaborazione sinergica e la solidarietà tra i professionisti delle varie discipline, tutti impegnati in prima linea contro il Covid-19, a cercare di vincere questa battaglia.
Chiara Semenzato, giornalista OMCeO Provincia di Venezia
Segreteria OMCeO Ve
Categoria News:
Notizie medici
Pagina visitata 1749 volte










